Кардиосклероз атеросклеротический миокарардический — это прогрессирующая ишемическая болезнь сердца (ИБС), развивающаяся вследствие появления рубцов, поражающих миокард.
Само нарушение связано с проблемами коронарных артерий (ка).
Заболевание по мкб имеет код I20-I25, с включением такого осложнения, как гипертензия легких.
- стенокардические приступы;
- аритмии разного характера;
- нарушения проводимости;
- сердечная недостаточность.
Для диагностики миокардиосклероза используют аппаратные и клинические исследования:
- велоэргометрию;
- ЭКГ;
- Эхо;
- исследование крови на холестерин;
- уровня липопротеидов;
- исследование крови на холестерин.
- снятие боли и неприятных ощущений;
- нормализация сердечной проводимости;
- борьба с аритмией;
- улучшение кровообращения;
- снижение в крови уровня холестерина.
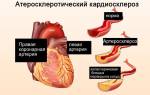
Причины атеросклеротического кардиосклероза.
Кардиологи считают, что основной причиной заболевания является плохое питание, то есть потребление пищи, перенасыщенной холестерином.
На развитие нарушения влияют и такие факторы, как гипертензия артериальная и тяжелое поражение коронарной системы артерий.
Атеросклероз коронарной системы сосудов — причина нарушения поступления достаточного количества крови к миокарду, вследствие чего повреждаются его мышечные волокна, проблемные места замещаются рубцовой тканью. Такое нарушение ведет к быстрому развитию ИБС.
Последующее состояние сердечно-сосудистой системы:
- гипертрофия и дилатация лж;
- тяжелая форма сердечной недостаточности.
Классификация атеросклеротического кардиосклероза:
- ишемический;
- постинфарктный;
- переходной.
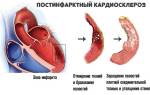
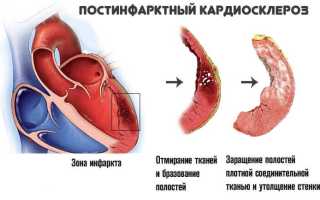
Постинфарктная форма поражает сердечно-сосудистую систему после перенесенного инфаркта, отмирают пораженные участки миокарда.
Симптомы заболевания
Жалобы пациентов, перенесших инфаркт, с активным формированием постинфарктной формы кардиосклероза:
- аритмия;
- боли в грудине, отдающие в левую руку;
- постоянная усталость;
- одышка;
- отеки конечностей;
- перемежающаяся хромота;
- плохая память;
- головокружения.
Клиническая картина развивается медленно, и симптомы могут долго не беспокоить пациентов, со временем заболевание приводит к очередному инфаркту, отеку легких, сердечной астме, асциту и плевриту.
Редкие в начале заболевания блокады, приступы мерцательной аритмии, экстрасистолии в дальнейшем становятся постоянными.
Врачи отмечают, что атеросклеротический постинфарктный кардиосклероз представляет собой серьезную проблему для пациентов, перенесших инфаркт миокарда. Это состояние связано с образованием рубцовой ткани в сердечной мышце, что может привести к ухудшению функции сердца и развитию сердечной недостаточности. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, включая медикаментозную терапию, реабилитацию и изменение образа жизни. Регулярное наблюдение у кардиолога и соблюдение рекомендаций по контролю факторов риска, таких как гипертония и высокий уровень холестерина, играют ключевую роль в предотвращении прогрессирования заболевания. Врачи также акцентируют внимание на необходимости психологической поддержки пациентов, так как эмоциональное состояние может существенно влиять на восстановление и качество жизни.

Диагностические мероприятия
Кардиолог ставит диагноз на основе жалоб пациентов, клинической картины, анамнеза, а также анализов и аппаратного обследования.
Необходимые клинические анализы:
- биохимия крови на бета-липопротеиды;
- анализ крови на холестерин.
- ЭКГ;
- велоэргометрия;
- суточное ЭКГ мониторирование;
- ритмокардиограф;
- поликардиограф;
- коронаграфия;
- вентрикулография;
- МРТ;
- УЗИ;
- рентгенография.
Лечение кардиосклероза
Лечение имеет патогенетическую направленность. Проводится терапия аритмий, блокад, сердечной недостаточности, высокого уровня холестерина.
Необходимые лекарственные средства:
- антиаритмические препараты;
- статины;
- вазодилататоры;
- диуретики;
- нитраты.
Всем больным необходимо принимать аспирин для снижения уровня холестерина в крови.
Для нормализации состояния и восстановления здоровья пациентам рекомендуется определенная диета, посильные физические нагрузки, соблюдение четкого режима дня.
В курс санаторного лечения входят такие процедуры:
- ванны хвойные, сероводородные, углекислые, радоновые;
- лечение грязью, бальнеотерапия.
Атеросклеротический постинфарктный кардиосклероз вызывает множество обсуждений среди пациентов и врачей. Многие люди, столкнувшиеся с этой проблемой, отмечают, что после перенесенного инфаркта им приходится пересматривать свой образ жизни. Врачи подчеркивают важность регулярного контроля состояния сердца и соблюдения рекомендаций по лечению. Пациенты делятся опытом о том, как изменения в диете и физической активности помогают улучшить качество жизни. Однако не все осознают серьезность этого состояния, и некоторые продолжают игнорировать симптомы. Обсуждения в медицинских кругах акцентируют внимание на необходимости ранней диагностики и комплексного подхода к лечению, что может существенно снизить риск осложнений и улучшить прогноз.

Хирургические методы лечения
Пациентов с развивающимися аневризмами направляют на операцию по удалению образования. Если аневризма не прогрессирует, показано консервативное лечение.
Стойкие аритмии и блокады потребуют установки электрокардиостимулятора или кардиовертера-дефибриллятора. В некоторых случаях проводится РЧА (радиочастотная аблация).
Это малоинвазивный метод, применяющийся при тяжелых аритмиях и тахикардиях. Суть метода заключается в воздействии на клетки сердца, вызывающие изменения ритма, электрическим током через специальный катетер.
Прогноз и образ жизни пациентов с постинфарктным кардиосклерозом
Прогноз продолжительности и качества жизни больного зависит от нескольких факторов:
- область и тяжесть поражения;
- сердечные блокады;
- аритмии;
- стадия сердечной недостаточности.
Профилактические мероприятия включают предупреждение новых очагов поражения, правильную терапию сопутствующих заболеваний, снятие болевого синдрома, лечение блокад и аритмий, а также адекватное лечение сердечной недостаточности.

Обязанности медицинской сестры по отношению к больным с кардиосклерозом
В обязанности медицинской сестры по уходу за госпитализированными больными, входят такие процедуры:
- измерение давления и пульса;
- выдача лекарственных средств;
- инъекции;
- наблюдение за гигиеническим состоянием палаты;
- регулярное проветривание помещений;
- обеззараживание воздуха.
Медперсонал по мере возможности должен оказывать пациентам моральную и психологическую поддержку и вести разъяснительные беседы на тему диеты, соблюдения больничного режима и методов лечения.
Нюансы диспансерного наблюдения
Человек, перенесший инфаркт, находится на диспансерном присмотре год и больше, после этого его консультирует терапевт, периодически направляющий пациента к кардиологу для аппаратного и клинического обследования.
В первые месяцы после выхода из стационара пациент регулярно приходит на кардиограмму, в этот период, он длится около полугода, человек считается нетрудоспособным.
После полугода проводится комиссия для определения трудоспособности человека, при необходимости ему оформляется инвалидность.
Обследования, нужные для вынесения решения медицинской комиссией:
- ЭКГ;
- Эхо;
- тестирование с нагрузками;
- ЭКГ с суточным мониторированием;
- общий анализ крови;
- биохимический анализ крови;
- определение уровня холестерина;
- выделение фракций липидов;
- тест на сахар;
- тест на трансаминазу.
При отсутствии таких осложнений как аневризма, тяжелая сердечная недостаточность, прогноз продолжительности и качества жизни благоприятный.
Инвалидность назначается исходя из общего процента утраты работоспособности, зависящей от степени поражения сердечно-сосудистой системы.
Правильное питание при кардиосклерозе
Больным с диагнозом «постинфарктный кардиосклероз» прописывают специальную диету, в которой четко указывается разрешенное количество жидкости и соли, в тяжелых случаях соль полностью исключают.
Больным нельзя употреблять газированные напитки, кофе, чай, какао. Из рациона исключаются: животные жиры, лук, чеснок, редька, специи и пряности, а также все, что может вызвать вздутие кишечника, это в основном бобовые и цельное молоко.
Запрещены продукты, насыщенные холестерином:
- яйца;
- сыры;
- жирные молочные продукты;
- красное мясо;
- колбаса, сосиски;
- сало;
- мозги;
- ливер и печень.
Идеальная крупа для больных кардиосклерозом – гречневая, она содержит элемент калий, необходимый для поддержания в норме работы сердца. Калий также содержат печеные яблоки и бананы.
Питание должно быть дробным, не менее пяти раз в день, на стол обязательно подавать свежую зелень, овощи, фрукты и ягоды.
Народные методы лечения
Народная медицина содержит большое количество рецептов, помогающих в борьбе со склеротическими бляшками.
Настой из тмина и боярышника
Для приготовления настоя необходимо взять чайную ложку тмина и столовую ложу корня боярышника, залить стаканом кипятка в термосе.
Процеженное средство пить понемногу на протяжении дня.
Лимон и мед
Для растворения склеротических бляшек полезно есть лимон с медом или пить лимонный сок.
Для лечения народные целители рекомендуют смешать мед с соком лимона, добавить свежий луковый сок и принимать по одной чайной ложке до еды несколько раз в день.
Для очищения сосудов принимают средство из лимона и хвои. Для его приготовления необходимо взять два лимона и один стакан отвара хвои, заваренный из расчета: одна столовая ложка сырья на стакан воды. Смесь кипятят несколько минут, а затем процеживают и принимают по одной столовой ложке три, четыре раза в день. Курс лечения – месяц, затем после перерыва в одну неделю его можно повторить.
В антисклеротической диете исключены яичные желтки, но не запрещены белки, поэтому народные целители рекомендуют такое средство для улучшения работы сердечно-сосудистой системы: взбить два яичных белка с обезжиренной сметаной, добавить одну чайную ложку меда, смесь принимать ежедневно на голодный желудок, можно на завтрак.
Еще одно отличное средство, избавляющее от склеротических бляшек, — настойка на корне девясила. Для ее приготовления берут триста грамм сухого сырья и заливают половиной литра водки. Средство настаивают две недели в темном, прохладном месте. Перед употреблением настойку необходимо процедить. Принимают корень девясила на воде по двадцать пять грамм три раза в день после еды.
Больным постинфарктным кардиосклерозом полезна свежая красная смородина, морсы, компоты и сок из этой ягоды.
Лечение народными средствами нужно начинать после консультации с лечащим врачом и в комплексе с назначенным консервативным и хирургическим лечением.
Самолечение в случае этого тяжелого заболевания – опасно для жизни.
Вопрос-ответ
Что означает постинфарктный кардиосклероз?
Постинфарктный кардиосклероз – форма ишемической болезни сердца (ИБС) у пациентов, перенесших инфаркт миокарда. Патология характеризуется поражением и замещением некротизированного миокарда рубцовой (соединительной) тканью.
Чем опасен атеросклеротический кардиосклероз?
Атеросклеротическая болезнь сердца — тяжелая хроническая патология, в результате которой на стенках артерий образуются холестериновые отложения или бляшки. С годами они блокируют просвет сосуда, приводя к его сужению, нарушению циркуляции крови и некрозу тканей. Атеросклероз развивается в течение многих лет.
Что такое атеросклеротический кардиосклероз?
Атеросклеротический кардиосклероз — это патологическое состояние, характеризующееся разрастанием фиброзных волокон сквозь миокардиоциты. Проявляется в виде приступов загрудинной боли, аритмий, недостаточности кровообращения. Основная категория пациентов — мужчины среднего возраста с длительным стажем курения.
Что означает диагноз постмиокардический кардиосклероз?
Ткань миокарда после перенесенного миокардита заменяется соединительной, развивается постмиокардитический кардиосклероз с сердечной недостаточностью, нарушениями ритма сердца. А при инфаркте миокарда возникают очаговые участки замещения соединительной тканью, это — постмиокардический кардиосклероз.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. После перенесенного инфаркта важно контролировать состояние сердечно-сосудистой системы. Регулярные визиты к кардиологу помогут выявить возможные осложнения на ранних стадиях и скорректировать лечение.
СОВЕТ №2
Следите за уровнем холестерина и артериальным давлением. Поддержание этих показателей в норме существенно снижает риск прогрессирования атеросклероза и развития новых сердечно-сосудистых заболеваний. Включите в рацион продукты, богатые омега-3 жирными кислотами, и избегайте трансжиров.
СОВЕТ №3
Занимайтесь физической активностью. Умеренные физические нагрузки, такие как прогулки, плавание или занятия на велотренажере, помогут укрепить сердечную мышцу и улучшить общее состояние здоровья. Обязательно проконсультируйтесь с врачом перед началом тренировок.
СОВЕТ №4
Избегайте стрессов и научитесь управлять эмоциями. Хронический стресс может негативно сказаться на состоянии сердца. Рассмотрите методы релаксации, такие как медитация, йога или дыхательные упражнения, чтобы снизить уровень стресса и улучшить общее самочувствие.