В последнее время очень частой причиной смерти является постинфарктный кардиосклероз.
Обусловлено это широкой распространенностью ишемической болезни сердца, отсутствием рациональной терапии основного заболевания и эффективных профилактических мероприятий против осложнений кардиальной патологии.
Основные аспекты формирования диагноза
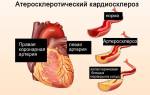
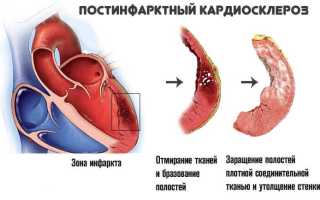
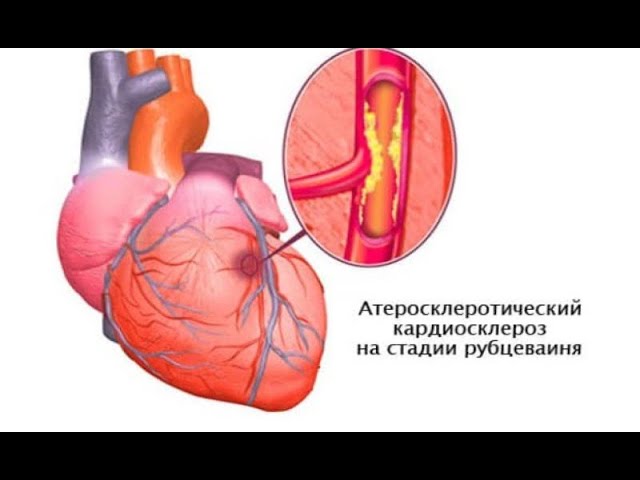
Постинфарктный кардиосклероз (ПИКС) – последствие перенесенного крупноочагового повреждения миокарда с формированием зоны некроза (мертвой ткани), последующим замещением этих участков волокнами из соединительной ткани. Как иногда объясняют врачи, это «шрам» на сердце.
Сформировавшиеся участки не способны к сокращению, возбуждению и проведению нервного импульса. Они не поддерживают нормальное функционирование сердечной мышцы, что находит отражение в клинических симптомах, диагностических признаках.
Таким образом, для формирования постинфарктного кардиосклероза необходимо 3 условия:
- Наличие у больного ишемической болезни сердца.
- Перенесенный острый крупноочаговый инфаркт миокарда любой локализации. Мелкоочаговый вариант патологии не сопровождается некрозом участка сердечной мышцы.
- Перестройка поврежденных участков с формированием грубых соединительнотканных структур.
Бывают случаи, что ПИКС становится первым признаком атеросклеротического поражения коронарных артерий. Выявляется он в таких ситуациях случайно при обследовании по поводу другого заболевания, либо посмертно.
Сроком формирования постинфарктного кардиосклероза в современной медицине принято считать 29 день с момента острого повреждения сердечной мышцы (с 1 дня инфаркта миокарда). До этого времени не происходит разрастания соединительнотканных волокон и реорганизации участков некроза.
Врачи отмечают, что постинфарктный кардиосклероз является одной из основных причин смерти среди пациентов, перенесших инфаркт миокарда. Это состояние характеризуется замещением сердечной мышцы соединительной тканью, что приводит к ухудшению функции сердца. Специалисты подчеркивают, что своевременная диагностика и адекватное лечение могут существенно снизить риск развития кардиосклероза. Однако многие пациенты не обращаются за медицинской помощью после выписки из больницы, что усугубляет ситуацию. Врачи рекомендуют регулярные обследования и соблюдение рекомендаций кардиолога, чтобы предотвратить прогрессирование заболевания и улучшить качество жизни. Профилактика и контроль факторов риска, таких как гипертония и диабет, также играют ключевую роль в снижении смертности от постинфарктного кардиосклероза.
Симптомы
Уникальных симптомов, свойственных кардиосклерозу, не существует. Длительное время патология может не проявлять себя и протекать бессимптомно.
Однако при тщательном расспросе больные предъявляют следующие жалобы:
- тяжесть в левой половине грудной клетки;
- боли в области сердца сжимающего характера, возникающие и усиливающиеся при физической перегрузке, стрессе, купирующиеся после приема нитратов;
- одышка чаще носит постоянный характер;
- высокий пульс;
- ощущение неправильного биения сердца, чувство замирания при очередных сокращениях;
- слабость, утомляемость;
- низкая работоспособность;
- отсутствие выносливости при физических усилиях;
- повышение или понижение величин артериального давления;
- отечность.
Данные симптомы у каждого пациента имеют свою степень выраженности. Они не определяют диагноз, а лишь указывают на тяжесть состояния.
Диагностика
Выявление постинфарктного кардиосклероза проходит несколько этапов:
- Сбор общих сведений – жалобы, история развития жизни и заболевания, наличие хронических болезней, их лечение.
- Общий осмотр пациента.
- Лабораторные тесты для выявления факторов риска, определения степени тяжести патологии. Неблагоприятным признаком является появление в анализах анемии и почечной недостаточности.
- Инструментальные диагностические методы, включающие проведение:
- ЭКГ с регистрацией крупноочаговых рубцовых изменений в миокарде предсердий и желудочков;
- обзорная рентгенограмма легких для определения границ сердца и признаков левожелудочковой недостаточности;
- ЭХО-КГ – ультразвуковое исследование, позволяющее определить локализацию процесса, степень повреждения миокарда и его ремоделирование;
- Холтеровское мониторирование ЭКГ в течение 24 ч для регистрации желудочковых (фатальных) нарушений ритма (назначается в обязательном порядке);
- СМАД – измерение артериального давления в течение суток для выявления гипертонических кризов и эпизодов гипотонии (часто сопровождают опасные для жизни аритмии);
- ангиографическое исследование сосудов сердца позволяет оценить истинную картину атеросклеротического поражения и определить дальнейшую тактику ведения пациента.
Единственным методом, на который опираются при постановке окончательного диагноза, считается УЗИ сердца.
При постинфарктном кардиосклерозе выявляются зоны гипо- и акинезии различных участков миокарда (не участвующих в сокращении) и низкая фракция выброса.
Постинфарктный кардиосклероз — это серьезное состояние, которое часто становится причиной смерти у людей, перенесших инфаркт миокарда. Многие пациенты и их близкие отмечают, что после инфаркта здоровье ухудшается, и возникают новые проблемы с сердцем. Врачи подчеркивают важность регулярного наблюдения и контроля за состоянием сердечно-сосудистой системы. Люди делятся историями о том, как изменения в образе жизни, такие как диета и физическая активность, помогли им справиться с последствиями. Однако не все понимают, что кардиосклероз может развиваться незаметно, и важно обращать внимание на любые симптомы. Обсуждая эту тему, многие выражают надежду на улучшение медицинских технологий и методов лечения, которые помогут предотвратить летальные исходы.

Варианты терапии
Вылечить данную патологию не представляется возможным. Поэтому целью проводимой терапии служат:
- профилактика внезапной сердечной смерти;
- предупреждение угрожающих жизни аритмий;
- препятствие формированию ишемической кардиомиопатии;
- контроль за артериальным давлением и частотой сердечных сокращений;
- улучшение качества жизни пациентов;
- увеличение выживаемости больных.
Такие цели достигаются путем назначения целого комплекса мероприятий, включающих:
- немедикаментозный компонент;
- консервативную терапию;
- оперативное лечение.
К первому пункту относятся общие рекомендации по ведению здорового образа жизни, отказу от сигарет и алкоголя.
Медикаментозный блок составляет применение следующих групп препаратов:
- бета-адреноблокаторов: Метопролол, Карведилол, Бисопролол;
- ингибиторов АПФ: Лизиноприл, Эналаприл;
- сартанов: Валсартана;
- антиаритмических средств: Кордарон, Соталол;
- диуретиков: Диувер, Фуросемид, Лазикс;
- антагонисты минералококтикоидных гормонов: Верошпирон, Спиронолактон, Инспра;
- гиполипидемические лекарства: Аторвастатин, Розувастатин;
- дезагреганты: Аспирин Кардио, Кардиомагнил, Ацетилсалициловая кислота, Плавикс, Лопирел, Зилт;
- антигипоксанты: Предуктал МВ, Предизин;
- омега-3-полиненасыщенные жирные кислоты: Омакор.
Необходимую схему лечения подбирает лечащий врач.
Оперативное вмешательство показано при неэффективности консервативных мер и прогрессирующих грубых изменениях в миокарде.
Осложнения
ПИКС, провоцируя тяжелые последствия, становится частой причиной смерти. К ним относят:
- ишемическую кардиомиопатию;
- повторный инфаркт миокарда «по рубцу»;
- желудочковая тахикардия;
- нарушения проводимости по типу атриовентрикулярной блокады;
- отек легких и острая левожелудочковая недостаточность;
- внезапная сердечная смерть.
При несвоевременно оказанной неотложной помощи любое из перечисленных состояний ведет к летальному исходу.
Такие больные всегда находятся в реанимационных блоках или палатах интенсивной терапии при кардиологических отделениях.

Профилактика
Специфических мер предотвращения развития ПИКС и его осложнений не существует. Вся профилактика сводится к строгому соблюдению всех врачебных назначений и динамическому контролю. Однако даже при самой рационально подобранной схеме лечения случаются летальные исходы.
Таким образом, причиной смерти при кардиосклерозе постинфарктном может служить любое его осложнение. Эффективного лечения и специфической профилактики не существует. Выявить патологию можно лишь при прохождении инструментального обследования, что уменьшает истинные цифры распространенности болезни. Все это свидетельствует о серьезной опасности этой проблемы.
Вопрос-ответ
Чем опасен постинфарктный кардиосклероз?
Постинфарктный кардиосклероз может привести к ряду осложнений, включая: сердечная недостаточность. Нарушение функции миокарда из-за рубцевой ткани может привести к развитию сердечной недостаточности, когда сердце не может эффективно качать кровь и обеспечивать нужды организма. Аритмии.
Самая частая причина смерти при инфаркте миокарда?
Основными причинами ВКС на догоспитальном этапе у 123 больных ИБС стали ОИМ (35,8%), острая коронарная (36,6%) и сердечно-сосудистая (27,6%) недостаточность. В 41% случаев внезапный летальный исход при ОИМ наступал в первые 1-2 часа от начала заболевания.
Какой шанс смерти при инфаркте?
Смертность при кардиогенном шоке составляет от 50 до 90%. Разрыв межжелудочковой перегородки развивается у 1–3% пациентов в первые сутки с начала инфаркта. Без хирургического вмешательства в течение первой недели умирает свыше 50% пациентов, в течение года — 92%.
Чем опасен рубец на сердце?
У многих людей после инфарктов остаются большие рубцы в сердце, и эти рубцы нарушают синхронность сокращения камер сердца, что приводит к хронической сердечной недостаточности.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. После перенесенного инфаркта важно контролировать состояние сердца и сосудов. Обсуждайте с врачом необходимость ЭКГ, эхокардиографии и других исследований, чтобы вовремя выявить возможные осложнения.
СОВЕТ №2
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек (курение, алкоголь) помогут снизить риск развития постинфарктного кардиосклероза и других сердечно-сосудистых заболеваний.
СОВЕТ №3
Соблюдайте предписания врача. Прием назначенных медикаментов, таких как антиагреганты и статины, может значительно снизить риск повторного инфаркта и развития кардиосклероза. Не прерывайте курс лечения без консультации с врачом.
СОВЕТ №4
Обратите внимание на психоэмоциональное состояние. Стресс и депрессия могут негативно сказаться на здоровье сердца. Рассмотрите возможность занятий йогой, медитацией или консультаций с психологом для поддержания эмоционального равновесия.