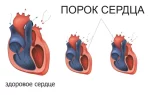
В результате этого происходит нарушение морфогенеза структур органа, что проявляется анатомическим, и, вследствие этого, функциональным дефектом органа. Кроме того, выделяют также приобретенные сердечные морфологические дефекты. Встречаются случаи, при которых аномалия долгое время компенсируется организмом и клинических проявлений в детстве не наблюдается.
Понятно, что если патология возникла при развитии плода, то такой порок сердца называется врожденный, но при отсутствии клиники разграничить эти понятия бывает трудно. Врожденные кардиальные аномалии встречаются очень часто: у каждого сотого новорожденного. Чаще них наблюдаются только дисморфии нервной системы.
Пороки развития сердца сопровождаются тяжелыми клиническими симптомами и очень трудно проводить лечение врожденных пороков, что обусловливает высокий показатель летальности.
Все это определяет весомый вклад в такой важный показатель качества медицинской помощи, как младенческая смертность.
Этиология
Причины развития ВПС многообразны. Их можно с условностями разделить на генетические и средовые факторы. К первым относятся различные особенности генотипа человека, при которых отмечается склонность к мутациям (ломкость»хромосом», нестабильность генома). Это ведет к развитию тяжелых полисиндромных заболеваний, в рамках которых наблюдаются также и сердечные дисморфии. Это такие заболевания, как трисомии хромосом (пример: синдром Дауна), точечные мутации с образованием белков с нарушенной структурой (мутация цепи миозина) и пр.
Другим большим комплексом патогенов являются средовые воздействия. Их можно разделить на 3 основных фактора:
- химический: к нему относится воздействие вредных веществ. Фенолы, бензапирен, нитраты могут поступать в организм из атмосферного воздуха (плохая экология) или во время производственного процесса. Воздействие может происходить и дома в рамках бытовых интоксикаций (курение, употребление алкоголя). Некоторые лекарственные вещества (противоопухолевые, антибиотики и другие группы) также обладают тератогенным потенциалом.
- физический: воздействие ионизирующего излучения пагубно действует на ДНК всех клеток, в том числе и на развивающиеся органы плода. Кроме этого, пагубное воздействие оказывают электромагнитные волны (особенно СВЧ-диапазона). Недавно была доказана опасность шума для беременных: ученые отметили более высокую частоту впр при интенсивном акустическом воздействии.
- биологический: наиболее опасны вирусные инфекции во время беременности. Наиболее показательным примером является синдром врожденной краснухи. Кроме этого, часто впс развиваются при коревой инфекции, герпес вирусах.
Врачи отмечают, что врожденный порок сердца является одной из самых распространенных аномалий развития у новорожденных. Специалисты подчеркивают важность ранней диагностики, так как это позволяет своевременно начать лечение и улучшить качество жизни пациентов. Современные методы визуализации, такие как эхокардиография, играют ключевую роль в выявлении пороков на ранних стадиях.
Медики также акцентируют внимание на необходимости мультидисциплинарного подхода в лечении, который включает кардиологов, хирургов и реабилитологов. Врачи уверены, что с каждым годом успехи в области кардиохирургии и интервенционной кардиологии открывают новые горизонты для пациентов с врожденными пороками, позволяя им вести полноценную жизнь. Однако, по мнению специалистов, важным остается и психологическое сопровождение семей, сталкивающихся с этой проблемой.

Классификация ВПС
Ввиду высокой распространенности аномалии сердца изучены достаточно хорошо, поэтому классификация очень подробная и обширная.
Прежде всего, выделяют пороки сердца врожденные самостоятельные и в составе комплекса морфогенетических нарушений (тяжелые генетические синдромы).
а) по частоте встречаемости выделяют женские и мужские врожденные пороки сердца:
- условно женские: открытый Боталлов проток, дефекты перегородок камер, триада Фалло (дефект межпредсердной перегородки + стеноз tr. pulmonalis и, вследствие этого, гипертрофия правого желудочка).
- условной мужские: аортальный стеноз, патологические анастомозы легочных вен, коарктация аорты, коарктация аорты, транспозиция основных (магистральных) сосудов.
- врожденные нейтральные пороки – встречаются примерно одинаково часто у мужчин и женщин.
б) по времени возникновения:
- простые (типа «возврат к прошлому») — представляют собой сердце, аналогичное по строению с таковым у животных, поскольку развитие органа остановилось. Такие впс наблюдаются при воздействии на плод до 3 месяца беременности.
К таким порокам относятся: трехкамерное сердце, гипоплазия отделов;
- сложные – развитие нарушается в поздние сроки (4–7 месяцы) – дефекты перегородок, атрезия трехстворчатого клапана.
в) по типу нарушения кровообращения:
- Белые пороки — при них кожные покровы бледные из-за недостаточного кровоснабжения. Среди них выделяют:
- с обогащением малого круга и застоем крови в нем (дефекты перегородок),
- с обеднением его, в результате чего кровь недостаточно поступает в легкие для насыщения кислородом (пульмональный стеноз),
- с обеднением большого круга, при которых кровь в меньшем объеме поступает к тканям организма – аортальный стеноз, коарктация аорты,
- без существенного нарушения гемодинамики: аномалии положения(дектро-, мезокардия, дистопии).
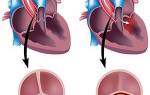
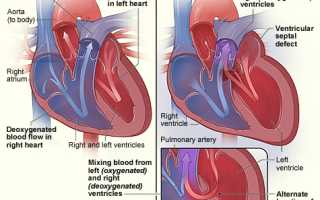
- Синие пороки – кожа при них синюшная, что обусловлено смешивание венозной и артериальной крови. Они также делятся на:
- с переполнением малого круга (транспозиция магистральных сосудов),
- с обеднением МКК (тетрада Фалло: пульмональный стеноз + дефект перегородки между желудочками + правостороннее расположение аорты + гипертрофия правого желудочка).
г) По типу морфологического дефекта: выделяют гипоплазию (недоразвитие), обструктивные дефекты (стенозы клапанов), перегородочные дисморфии (дефекты: ДМПП, ДМЖП). Эта классификация дает ответ на вопрос, что такое кардиальный порок по анатомической сути.
д) По уровню компенсации:
- компенсированный — организм подстраивается под болезнь и признаком патологии не отмечается;
- декомпенсированный — такой врожденный порок сердца имеет характерные выраженные симптомы.
Клиническая картина и диагностика
Заподозрить симптомы ВПС можно еще до рождения ребенка при плановых УЗИ-обследованиях беременных.
Когда ребенок родился, выраженность симптомов может варьировать в зависимости от тяжести дефектов. Встречаются пороки, при которых нет симптомом и они становятся случайной УЗИ-находкой при случайном посещении врача.Но чаще, конечно, симптомы имеются и они обращают на себя внимание сразу при рождении. Врачи отмечают следующие признаки: тахипноэ (частое дыхание) с вовлечением в дыхание межреберных мышц, цианоз или бледность, разница АД на верхних и нижних конечностях (патогномоничный признак коарктации), изменения грудной клетки в области сердца (сердечный горб) из-за кардиомегалии.
При пальпации выявляют характерные изменения верхушечного толчка (разлитой, высокий, резистентный), при выслушивании часто определяют грубые сердечные шумы. Все это позволяет заподозрить наличие сердечной патологии.
Врожденный порок сердца у детей и подростков имеет признаки, укладывающиеся в следующие синдромы:
1) кардиальный: кардиалгия — боль, сердцебиение, перебои в работе органа;
2) симптомы недостаточности кровообращения: синюшность или бледность, обмороки, повышенная утомляемость, низкая толерантность к физической нагрузке, одышечно-цианотические приступы (характерный симптом Тетрады Фалло);
3) Гипоксический синдром: задержка развития, симптомы «барабанных палочек» (утолщение фаланг пальцев из-за мукоидного набухания), «часовых стекол» (характерная форма ногтей);
4) Симптомы дыхательной недостаточности, развивающейся вследствие врожденных пороков сердца: одышка, кашель.
Для постановки диагноза проводят инструментальные исследования, такие как ЭхоКГ, ЭКГ, фонокардиографию. При сложных случаях проводятся ангиография, зондирование сердечных полостей, однако их используют редко.
Золотым стандартом в диагностике можно назвать эхокардиографию за её высокую информативность и безвредность для ребенка. Этот метод позволяет визуализировать дефект сердца у ребенка, выявить нарушения гемодинамики.
Фактически, для подтверждения диагноза этих данных может быть достаточно.
Электрокардиография: на ЭКГрамме видны признаки перегрузки отделов сердца, признаки склеротических изменений, ишемические нарушения.
Фонокардиография позволяет объективизировать сердечные шумы, подтверждая аускультативные данные.
Врожденный порок сердца — это тема, которая вызывает много обсуждений и эмоций. Многие родители, столкнувшиеся с этой проблемой, делятся своими переживаниями и страхами. Они рассказывают о том, как важно раннее выявление и своевременное лечение, которое может значительно улучшить качество жизни ребенка. Некоторые отмечают, что поддержка со стороны врачей и других родителей помогает справиться с трудностями.
Существует множество историй о том, как дети с врожденными пороками сердца преодолевают трудности и достигают успехов. Люди часто говорят о необходимости повышения осведомленности о таких заболеваниях, чтобы больше семей могли получить необходимую помощь. Важно, чтобы общество понимало, что такие дети могут вести полноценную жизнь, если им предоставить правильную поддержку и заботу.

Лечение
Выделяют консервативное и оперативное лечение врожденных пороков сердца.
Консервативное (терапевтическое) – не является вылечивающим методом (радикальным). Используется обычно при негрубых анатомических дефектах без выраженной дисфункции органа.
Кроме того, лечить препаратами можно для предотвращения осложнений или их лечения, причем как для купирования острых состояний (одышечно-цианотические приступы), так и для поддержки миокарда при сердечной недостаточности. Еще терапевтические методы используют при подготовке к операции.
Хирургическое лечение впс – в случае аномалий развития является основным методом лечения и только оно помогает излечиться от такого диагноза.
Современная медицина достигла больших успехов в этой области, выполняя операции от пластики дефекта до полной замены органа или даже сердечно-легочного органокомплекса. Выделяют следующие виды вмешательств:
- экстренные операции – при их невыполнении наступит гибель пациента;
- плановые операция – больной проходит подготовку к операции. Сроки проведения индивидуальны в каждом клиническом случае. Но есть негласное правило, что вмешательство будет тем успешнее, чем раньше его провести. Плановые операции делятся на паллиативные (не устраняют аномалию, но облегчают жизнь, повышают качество жизни, предотвращают осложнения впс) и радикальные (полностью устраняющие дефект).
Прогноз и профилактика врожденных пороков сердца
Без оказания медицинской помощи (а зачастую, высокоспециализированной кардиохирургической помощи) врожденные пороки сердца уже на первом году жизни приводят к гибели каждого второго ребенок. При прохождении этого критического периода (при установлении компенсации) летальность снижается до 5%. Поэтому ранняя диагностика и своевременная коррекция значительно улучшают прогноз.
Профилактика заключается в грамотном ведении беременности и складывается из следующих этапов:
- планирование беременности (в т. ч. медико-генетическое консультирование);
- исключение тератогенного воздействия;
- УЗИ-скрининг (трехкратный: 10–12, 20–22, 30–32 недели).
При обнаружении порока необходимы консультации с акушером-гинекологом и кардиологом.

Вопрос-ответ
Сколько живут люди с врождённым пороком сердца?
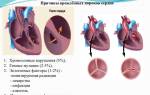
Согласно статистике, 25% детей с врожденной патологией умирают в раннем младенчестве и порядка 50% – на первом году жизни. Без лечения до подросткового возраста доживают около 10% детей. Благодаря современным технологиям до 80% людей с врожденным пороком сердца доживают до средних лет.
Можно ли жить с врожденным пороком сердца?
Без хирургической помощи 36% детей умирало бы в течение первого месяца жизни. Еще 35,5% — в следующие 11 месяцев. Таким образом, около 72% детей с тяжелыми врожденными пороками сердца без операции не живут больше года.
Можно ли вылечить врожденный порок сердца?
Медикаментозная терапия врожденного порока сердца невозможна. Проблема устраняется исключительно путем хирургического вмешательства – проведением операции.
Чем опасен порок сердца?
Приобретенный порок сердца развивается вследствие неспособности клапанов обеспечивать нормальный кровоток, вызывая нарушения и застой в большом или малом круге кровообращения. Без медицинской помощи патологический процесс приводит к тромбоэмболическим осложнениям, сердечной недостаточности, инвалидности и смерти.
Советы
СОВЕТ №1
Обязательно проконсультируйтесь с кардиологом, если у вас или вашего ребенка диагностирован врожденный порок сердца. Регулярные осмотры помогут контролировать состояние и своевременно выявлять возможные осложнения.
СОВЕТ №2
Следите за образом жизни и питанием. Здоровая диета, богатая витаминами и минералами, а также регулярные физические нагрузки (в соответствии с рекомендациями врача) могут значительно улучшить общее состояние здоровья.
СОВЕТ №3
Обучите себя и близких основам первой помощи. Знание, как действовать в экстренной ситуации, может спасти жизнь и помочь избежать серьезных последствий.
СОВЕТ №4
Присоединяйтесь к группам поддержки или форумам для родителей детей с врожденными пороками сердца. Общение с людьми, которые сталкиваются с аналогичными проблемами, может дать полезные советы и эмоциональную поддержку.