Для того, чтобы более полно и правильно рассмотреть такой вопрос, как лечение ХСН, необходимо определиться с определением этого состояния, а также остановиться на классификации.
Хроническая сердечная недостаточность — нарушение функции сердца, обусловленное дисфункцией миокарда, при котором наблюдаются такие характерные симптомы, как одышка, слабость, отеки и т. д.
Возникновение их связано с гипоперфузией тканей, вследствие чего последние страдают от гипоксии.Таким образом, ХСН — это дисбаланс между потребностями тканей в крови и возможностями сердца по её доставке.
Классификация ХСН
Исходя из того, что основным вопросом является лечение ХСН, следует рассматривать классификацию, с точки зрения, значимых для терапии особенностей. ХСН классифицируют по нескольким признакам:
- По преимущественному поражению:
- преимущественно правожелудочковая — клинически проявляется отеками, увеличением печени, слабостью, утомляемостью и т.д.;
- преимущественно левожелудочковая — основные проявления: одышка, кашель и т.д.;
- тотальная — сочетание симптомов.
- По происхождению:
- миокардиальная (от повреждения кардиомиоцитов). В основе — первичное поражение миокарда: некроз (инфаркт), миокардит, кардиомиопатия. В медикаментозной поддержке нуждается мышца сердца;
- перегрузочная (от перегрузки). Сердечная мышца интактна, но происходит его гиперфункция из-за чрезмерной нагрузки. Последняя
может быть обусловлена избыточным объемом притекающей крови (пороки в виде недостаточности) или повышенным сопротивлением при выбросе крови в аорту или легочный ствол (стенозы, артериальная гипертензия). Точкой приложения являются сосуды или клапаны; - смешанная — сочетание. Например, миокардит у человека с пороком сердца.
- В зависимости от фазы сердечного цикла:
- систолическая: снижена способность сердца к сокращению — низкий сердечный выброс;
- диастолическая: страдает функция расслабления сердца, а как раз в диастолу происходит его питание и наполнение кровью (подготовка к систоле);
- смешанная.
Врачи единодушно подчеркивают важность комплексного подхода к лечению хронической сердечной недостаточности (ХСН). Основными направлениями терапии являются медикаментозное лечение, изменение образа жизни и, в некоторых случаях, хирургическое вмешательство. Специалисты рекомендуют использование ингибиторов АПФ, бета-блокаторов и диуретиков, которые помогают контролировать симптомы и улучшают качество жизни пациентов.
Кроме того, врачи акцентируют внимание на необходимости регулярного мониторинга состояния пациента и адаптации терапии в зависимости от динамики заболевания. Важным аспектом является и обучение пациентов, что позволяет им лучше понимать свое состояние и следовать рекомендациям.
Также специалисты отмечают, что физическая активность и правильное питание играют ключевую роль в управлении ХСН. Врачи призывают к индивидуальному подходу, учитывая особенности каждого пациента, что способствует более эффективному лечению и снижению риска осложнений.

Лечение ХСН
Цели лечения больных с хронической сердечной недостаточностью:
- Улучшение прогноза и, следовательно, ожидаемой продолжительности жизни.
- Улучшение качества жизни — то, чему сейчас уделяется много внимания в Европейских странах,
поскольку человек не должен страдать от своего недуга. Достижение этой цели возможно путем решения таких задач, как уменьшение выраженности симптомов, урежение госпитализаций и т. д. - Важным моментом является защита органов, страдающих при ХСН в первую очередь (органы-мишени). Защита головного мозга, почек, сосудов играет роль в достижении как первой, так и второй целей терапии.
Основные принципы терапии
- Модификация образа жизни
- Рациональное питание
- Физическая реабилитация
- Психологическая реабилитация
- Медикаментозная терапия
- Оперативное лечение
Лечение хронической сердечной недостаточности (ХСН) вызывает множество мнений и обсуждений среди пациентов и врачей. Многие пациенты отмечают, что правильный подход к терапии значительно улучшает качество жизни. Они делятся положительным опытом применения медикаментов, таких как ингибиторы АПФ и бета-блокаторы, которые помогают контролировать симптомы и замедляют прогрессирование заболевания. Однако некоторые пациенты сталкиваются с побочными эффектами и выражают недовольство по поводу необходимости постоянного мониторинга состояния. Важно также отметить, что изменения в образе жизни, такие как диета и физическая активность, играют ключевую роль в лечении. Люди часто подчеркивают, что поддержка со стороны близких и медицинских специалистов помогает им справляться с диагнозом и сохранять оптимизм. В целом, мнения о лечении ХСН разнообразны, но большинство согласны, что комплексный подход и индивидуальный план терапии являются залогом успешного управления заболеванием.

Модификация образа жизни и лечение
Согласно данным ВОЗ, наши болезни на 50% обусловлены неправильным образом жизни. Касательно ХСН, необходимо добиваться от пациента отказа от вредных привычек, рационализации физической активности, соблюдения режима и т. д.
Никотин капилляров токсичен, нарушает их вегетативную регуляцию. Этанол является универсальным ядом, в том числе и сосудистого действия. Поэтому сложно добиться успехов в лечении без отказа от сигарет и алкоголя.
Рациональное питание
Многих пациентов пугает само слово диета, поэтому лучше использовать термин «рациональное питание». При сердечной недостаточности оно имеет две основные особенности. Первая — ограничение соли.
На 1 стадии необходим отказ от соленого, на второй запрещается досаливать, на третьей используются специальные диетические продукты с пониженным процентом NaCl. Вторая особенность — лимит на потребление жидкости (до 1,5 литров (включая первые блюда) в день). Общий принцип питания людей с патологией — пища богатая витаминами, животными белками, со сниженным содержанием холестерина, применим и в этом случае.

Физическая и психологическая реабилитация
Мысль о том, что при сердечной недостаточности противопоказана физическая активность — неправильная. Дозированная и рационально подобранная нагрузка благоприятно влияет на прогноз и повышает качество жизни.
Однако важен профессиональный медицинский контроль, особенно при лечении хронической сердечной недостаточности у пожилых. Используют следующие методы: дозированная ходьба — полчаса в день, до 5 раз в неделю; велоэргометрия с параметрами ЧСС до 80% от максимума с той же кратностью, беговая дорожка.
Но все же есть и противопоказания: активное воспаление — миокардит, тяжелые аритмии, стенозы клапанов. А вообще, стоит запомнить, что покой при стабильной ХСН любой стадии не показан.
Психологическая реабилитация и обучение: необходимо теоретически и практически обучать пациента и его родных клиническим проявлениям, факторам, провоцирующим декомпенсацию, самоконтролю, осуществлять консультации по вопросам питания, терапии, образа жизни и т. д. в любое время.
Медикаментозное лечение
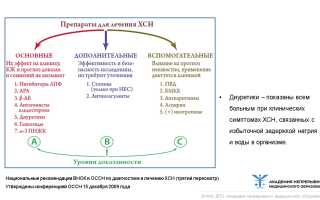
Все препараты, применяемые при ХСН, по наличию доказательной базы и эффективности можно разделить на основные, дополнительные и вспомогательные.
Основные препараты имеют доказанную эффективность — влияют на прогноз, качество жизни, уменьшают симптомы. К ним относят ингибиторы АПФ (иАПФ), бета-блокаторы, диуретики, сердечные гликозиды, антагонисты альдостерона. Дополнительные исследованы, но не до конца и требуют наблюдения: блокаторы ангиотензиновых рецепторов (БРА), статины, антикоагулянты.
Вспомогательные — их применение обусловлено клиникой, влияние на прогноз не выявлено — нитраты, блокаторы кальциевых каналов, аспирин и др.
Остановимся подробнее на самых значимых препаратах:
- Ингибиторы АПФ — периндоприл, рамиприл, лизиноприл и т. д. Являются краеугольным камнем терапии. Обладают всеми необходимыми эффектами: антигипертензивный, противоболевой, уменьшает гипоксию сердца. Блокируют ренин-ангиотензин-альдостероновую систему, играющую ключевую роль в патогенезе СН. Важнейший фармакологический эффект — прекращение ремоделирования сердца — патологического процесса реструктурирования миокарда. Поэтому они используются всегда — изолированно (редко) или в комбинации с другими препаратами.
- БРА — кандесартан, лозартан — обладают всеми эффектами иАПФ, по сути, действуя также, но по другому пути. При их применении нет выключения АПФ (который кроме патологического, обладает и физиологической функцией), что позволяет избежать нежелательных эффектов при применении. Используется вместо ингибиторов при их непереносимости.
- Бета-блокаторы (бисопролол, метопролол) — обладают теми же эффектами, плюс имеется антиаритмический фармакологический эффект для больных с высоким риском аритмий. Используются «сверху» первых двух групп.
- Диуретики — они относятся и к патогенетической, и к симптоматической терапии, в зависимости от назначенного препарата. Антагонисты альдостерона (эплеренон, альдактон) блокируют РААС, нарушая патогенез. Другие можно назвать, скорее, симптоматическими препаратами. Использование мочегонных в зависимости от стадии:
1 и 2 функциональные классы – без мочегонных, 2 класс с застоем — тиазидные препараты (торасемид), при 3 классе следует добавить альдактон. Альдактон как препарат, имеющий патогенетическое действие, можно назначать большими дозами при декомпенсации (быстрейшая нормализация водно-электролитного баланса) или
малыми дозами (+ иАПФ, бета-блокаторы) как блокатор РААС и средство длительного действия для улучшения течения болезни. При 4 ФК может назначаться мочегонное еще из одной группы — ингибитор карбоангидразы — диакарб, потенциирующий действие других диуретиков.
Сейчас, при наличии современных препаратов, дигоксин лишь на 4 месте в случае, если у пациента определяется синусовый ритм сердца.
Но сердечные гликозиды сохраняют свое значение у лиц с хронической сердечной недостаточностью для лечения мерцательной аритмии, при сниженной фракции выброса.
Вообще, низкий сердечный выброс рассматривается как один из предикторов успеха лечения этими препаратами.
Новые препараты в лечении ХСН
В последние годы появились некоторые новые препараты с отличными от основных механизмами действия. К ним относятся омакор и кораксан.
Кораксан блокирует If каналы синусового узла — главного элемента проводящей системы сердца. В итоге отмечается снижение симпатической активности, нормализация процесса диастолы, уменьшение ЧСС, наблюдается антигипоксический эффект в отношении миокарда, препятствует возникновению аритмий, уменьшает ремоделирование, останавливает гибель кардиомиоцитов.
В исследованиях было выявлено, что ивабрадин (кораксан) достоверно уменьшает смертность от сердечно-сосудистых причин и частоту госпитализаций при ХСН на 18%. Кроме всего, его отличает низкая частота неблагоприятных эффектов.
Омакор — представляет собой смесь полиненасыщенных кислот жирного ряда (семейство омега-3). Они встраиваются в мембраны кардиомиоцитов и нормализуют их функцию (особенно подвергшихся ишемии). Достоверно улучшает прогноз у людей, перенесших инфаркт миокарда.
Дополнительные и вспомогательные препараты
Антиагреганты и антикоагулянты — назначают лицам, имеющих склонность к тромбозам. Важное показание к применению их — мерцательная аритмия, часто осложняющаяся тромбоэмболией головного мозга и инсультами. Могут быть использованы следующие действующие вещества: аспирин в дозировке 0.125 г, трентал, клопидогрель и т. д.
Статины — средства, нормализующие обмен липидов (холестерина и триглицеридов). Препараты этиотропной терапии атеросклероза, который в подавляющем большинстве случаев и приводит к ХСН. Препараты — розувастатин, аторвастатин.
Нитраты — как периферические сосудорасширяющие средства. Используют для купирования мучительной боли при стенокардии, не влияют на течение заболевания.
Блокаторы кальциевых каналов — назначаются также при стенокардии, но отличающейся своей рефрактерностью (устойчивостью к терапии). Используют длительно действующий амлодипин.
Принципы терапии
Выделяют следующие принципы совместного использования препаратов при лечении:
Монотерапия используется редко, не входит в стандарты лечения, потому что не дает значимых результатов. Может быть применена в начальной стадии. В таком случае следует назначать ингибиторы АПФ.
Двойная терапия раньше имела большой успех, но сейчас, в связи с патоморфозом болезни, этого недостаточно. Выделяют следующие комбинации — иАПФ + диуретик (Энап Н), диуретик + гликозид, БРА+диуретик (Лозап Н).
Следующим шагом стала тройная терапия (иАПФ + диуретик + гликозид). Она была популярна в 80-х годах, да и сейчас вполне действенна, однако с условием замены гликозида на препарат из блокаторов бета-адренорецепторов. Золотым же стандартом лечения ХСН у пожилых сейчас является комбинация из 4 лекарств: ингибитор, диуретик, БАБ и дигоксин.
Хирургическое лечение
При неэффективности консервативного лечения, при тотальной сердечной недостаточности, прибегают к оперативному вмешательству.
Выделяют следующие виды операций:
- Аортокоронарное шунтирование. При выраженном стенозе сосудов. Формируется обход стенозированного участка с помощью аутовены или трансплантата. Первая из всех операций при этой патологии.
- Хирургическая коррекция пороков. Операция требуется при выраженном стенозе либо недостаточности клапана.
- Стентирование — введение через бедренную артерию под контролем УЗИ баллончика (стента) до места сужение и «раскрытие» его там с закреплением на внутренней стенке сосуда поддерживающей каркасной сеточки, расширяющей просвет сосуда.
- Трансплантация органа — радикальная операция при отсутствии эффекта от других видов лечения. Однако существует ряд юридических и медицинских сложностей: возможным отторжением, недостаточным числом органов, отсутствием воздействия на причину (новое сердце будет поражено впоследствии, как и старое).
- Применение аппаратов вспомогательного кровообращения. Они внедряются в организм, на коже выводятся провода к аккумуляторам, расположенным на поясе у пациента. Но и здесь встречаются осложнения: инфекционные, тромбоэмболии и т. д. Еще одним минусом является огромная цена аппаратов. Препятствует более обширному применению аппаратов и их высокая стоимость.
- Использование эластичной сетки, которой окутывают сердце при расширении полостей (дилатационной кардиомиопатии). Это останавливает прогрессирование дилатации, повышается эффективность терапии, улучшается прогноз и качество жизни.
Вопрос-ответ
Какие препараты применяют при ХСН?
При хронической сердечной недостаточности (ХСН) применяют несколько групп препаратов, включая ингибиторы АПФ (например, эналаприл), бета-блокаторы (например, карведилол), диуретики (например, фуросемид) для контроля отеков и сердечных гликозидов (например, дигоксин) для улучшения сократимости сердца. Также могут использоваться антагонисты альдостерона (например, спиронолактон) и препараты, улучшающие метаболизм миокарда (например, милринон). Выбор терапии зависит от стадии заболевания и индивидуальных особенностей пациента.
Как лечат хроническую сердечную недостаточность?
Хроническую сердечную недостаточность лечат с помощью комбинации медикаментозной терапии, изменения образа жизни и, в некоторых случаях, хирургических вмешательств. Основные группы препаратов включают диуретики для уменьшения отеков, ингибиторы АПФ или блокаторы рецепторов ангиотензина для снижения нагрузки на сердце, бета-блокаторы для контроля сердечного ритма и улучшения функции сердца. Также важны рекомендации по диете, физической активности и контролю веса. В тяжелых случаях могут рассматриваться устройства, такие как кардиостимуляторы, или трансплантация сердца.
Какие лекарства при хронической сердечной недостаточности?
При хронической сердечной недостаточности обычно назначаются диуретики для уменьшения отеков, ингибиторы АПФ или блокаторы рецепторов ангиотензина для снижения нагрузки на сердце, бета-блокаторы для улучшения функции сердца и препараты, содержащие дигоксин для повышения сократимости миокарда. В некоторых случаях могут использоваться антагонисты минералокортикоидных рецепторов и новые препараты, такие как сакубитрил/валсартан. Лечение должно назначаться врачом с учетом индивидуальных особенностей пациента.
Какой препарат целесообразно применять для лечения хронической сердечной недостаточности?
Для лечения хронической сердечной недостаточности целесообразно применять ингибиторы ангиотензин-превращающего фермента (АПФ), такие как эналаприл или лизиноприл, а также бета-блокаторы, например, карведилол или метопролол. Эти препараты помогают улучшить сердечную функцию, снизить симптомы и увеличить продолжительность жизни пациентов.
Советы
СОВЕТ №1
Регулярно посещайте врача и проходите обследования. Хроническая сердечная недостаточность требует постоянного контроля состояния здоровья. Регулярные визиты к кардиологу помогут своевременно выявить изменения в вашем состоянии и скорректировать лечение.
СОВЕТ №2
Следите за своим питанием. Ограничьте потребление соли и насыщенных жиров, увеличьте количество фруктов, овощей и цельнозерновых продуктов в рационе. Правильное питание поможет снизить нагрузку на сердце и улучшить общее состояние.
СОВЕТ №3
Поддерживайте физическую активность в разумных пределах. Умеренные физические нагрузки, такие как прогулки или легкие упражнения, могут улучшить работу сердца и общее самочувствие. Обязательно проконсультируйтесь с врачом о подходящих для вас упражнениях.
СОВЕТ №4
Обратите внимание на управление стрессом. Хронический стресс может негативно влиять на здоровье сердца. Используйте методы релаксации, такие как медитация, йога или дыхательные упражнения, чтобы снизить уровень стресса и улучшить качество жизни.